Sladkorna bolezen

Sladkorna bolezen je po besedah strokovnjakov dosegla razsežnost epidemije. To kronično presnovno bolezen včasih prinesemo že s seboj na svet in na to žal ne moremo vplivati. Bogata hrana, premalo gibanja, daljša življenjska doba in še marsikaj pa dodatno pripomorejo k nastanku bolezni. Sladkorna bolezen nas ne obišče sama, ampak jo pogosto spremljajo še zvišan krvni tlak in povečane vrednosti krvnih maščob. Bolniki zato potrebujejo celostno obravnavo. Zdravljenje je pomembno, ker se sicer razvijejo različni zapleti, ki jih ne smemo podcenjevati.
Epidemija sladkorne bolezni
V zadnjih desetletjih število sladkornih bolnikov nenehno narašča. Razlike v deležu sladkornih bolnikov po različnih delih sveta so ogromne. Najmanj neodkritih sladkornih bolnikov je v Evropi in Severni Ameriki, kjer razviti zdravstveni sistemi omogočajo zgodnje odkrivanje in ustrezno zdravljenje.
Svetovna zdravstvena organizacija ocenjuje, da ima sladkorno bolezen okoli 6,4 % odraslih ljudi. V novem tisočletju je po svetu približno 285 milijonov sladkornih bolnikov. Napovedujejo, da jih bo do leta 2030 več kot 430 milijonov, kar pomeni, da bo prizadeta vsaka dvajseta odrasla oseba. Predvidevajo, da bo leta 2030 sladkorno bolezen imelo 8,9 % prebivalcev Slovenije. Strokovnjaki ocenjujejo, da pri nas okrog 20 % sladkornih bolnikov še ni odkritih.
Danes je ta bolezen na četrtem mestu med vzroki umrljivosti v razvitih državah. Njena pogostost se povečuje z daljšanjem življenjske dobe in nezdravim načinom življenja (premalo gibanja, preveč hrane). V Sloveniji se število sladkornih bolnikov povečuje prav zaradi vse bolj razširjene debelosti. Dodatno skrb vzbuja povečevanje telesne teže pri mladini.
Kaj je sladkorna bolezen
Sladkorna bolezen ali diabetes mellitus je kronična presnovna bolezen. Osnovna motnja je nesposobnost prehajanja krvnega sladkorja (glukoze) iz krvi v celice. To prehajanje omogoči inzulin. Če ga je v krvi premalo ali če se celice nanj ne odzovejo, se vrednost krvnega sladkorja poveča, kar povzroča okvare malih žil oči in ledvic ter okvaro živcev. Dolgotrajna sladkorna bolezen pospeši aterosklerozo, ki prizadene srčno in možgansko žilje ter žilje udov in lahko vodi v srčni infarkt, možgansko kap ali odmrtje (gangreno) uda. Da bi se izognili zapletom, je treba vrednosti krvnega sladkorja skrbno nadzorovati.
Tipi sladkorne bolezni
Poznamo dva tipa sladkorne bolezni. Sladkorna bolezen tipa 1 se najpogosteje pojavi pri otrocih in mladostnikih. Imenujemo jo tudi juvenilni diabetes. Razvije se, če beta celice v trebušni slinavki ne morejo proizvajati inzulina. Bolniki postanejo odvisni od zunanjega inzulina, zato sladkorno bolezen tipa 1 imenujemo od inzulina odvisna sladkorna bolezen.
Sladkorna bolezen tipa 2 je najpogostejši tip sladkorne bolezni, za katerim zboli 90 % vseh sladkornih bolnikov, predvsem srednja in starejša generacija. Zanjo so značilne trajno povečane vrednosti krvnega sladkorja. Do tega pride, ker se iz trebušne slinavke ne izloča dovolj inzulina ali pa inzulin v skeletnem mišičju in maščevju deluje pomanjkljivo. Včasih so jo povezovali s staranjem, danes pa se pojavlja tudi pri mlajših osebah, celo pri otrocih in mladostnikih. Zanjo sta značilni dve okvari: inzulinska odpornost celic v telesnih tkivih in nepravilno delovanje beta celic v trebušni slinavki. Zaradi inzulinske odpornosti se celice na inzulin ne odzovejo in glukoza ne more prehajati vanje. Zaradi okvare beta celic trebušne slinavke, ki ne sproščajo dovolj inzulina v kri, količina inzulina sčasoma ne zadostuje več. Posledica obeh okvar so povečane vrednosti krvnega sladkorja. Sladkorna bolezen tipa 2 se razvija počasi. Najpogostejši znaki so pretirana žeja, pogosto odvajanje seča, utrujenost ali slabo počutje, zamegljen vid, suha ali srbeča koža, okužbe kože in pogostejše okužbe z glivicami. Bolniki s sladkorno boleznijo tipa 2 imajo pogosto čezmerno telesno težo. Povečano je tudi njihovo tveganje za razvoj bolezni srca in žilja.
Poznamo pa še tretji tip sladkorne bolezni, ki se pojavi pri nekaterih nosečnicah. Gre za t. i. nosečnostno sladkorno bolezen. To je prehodna oblika, ki po porodu izgine. Pri ženskah, ki so imele nosečnostno sladkorno bolezen, pa je večje tveganje za nastanek sladkorne bolezni tipa 2 kasneje v življenju.
Kako odkrijemo sladkorno bolezen
Sladkorna bolezen je zahrbtna, saj dolgo ne povzroča nikakršnih težav. Zato zlasti osebam, pri katerih obstaja večje tveganje za razvoj sladkorne bolezni, svetujemo preventivni pregled pri splošnem zdravniku, vključno z meritvijo krvnega sladkorja. Če se pojavijo značilni znaki sladkorne bolezni, kot so huda žeja, obilno pitje, suha usta, obilno odvajanje seča, odvajanje seča ponoči, nenamerno hujšanje in meglen vid, je pregled pri zdravniku nujen. Sladkorno bolezen tipa 2 ugotovimo s preprosto laboratorijsko preiskavo. Kadar so vrednosti krvnega sladkorja na tešče 7 mmol/l ali več oziroma naključno kadarkoli čez dan 11,1 mmol/l ali več, je sladkorna bolezen potrjena. Preiskavo naj opravijo osebe, ki imajo značilne težave zaradi povečanih vrednosti krvnega sladkorja (žeja, obilno odvajanje vode, hujšanje itd.). Večina bolnikov teh težav nima, zato naj preiskavo opravijo tudi osebe s povečanim tveganjem (sladkorna bolezen v družini, debelost, zvišan krvni tlak, povečane vrednosti krvnih maščob). Čeprav je preiskava preprosta, skoraj polovica sladkornih bolnikov ostaja neodkritih in brez zdravljenja. Sladkorna bolezen je včasih prisotna že več let ali celo desetletje, preden jo odkrijejo. Pri več kot tretjini bolnikov pride že vsaj do enega zapleta, ko se postavi diagnoza, zato je smiselno zgodnje odkrivanje bolezni in čim prejšnje zdravljenje.
Kadar so laboratorijsko določene vrednosti krvnega sladkorja na tešče 7 mmol/l ali več oziroma naključno kadarkoli čez dan 11,1 mmol/l ali več, je sladkorna bolezen potrjena.
Dejavniki tveganja za nastanek sladkorne bolezni
Bolj ogrožene so osebe, ki imajo ožje sorodnike s sladkorno boleznijo, debele osebe, osebe z večjim obsegom pasu (ženske več kot 80 cm, moški več kot 94 cm), bolniki s povečanimi vrednostmi maščob in zvišanim krvnim tlakom, bolniki po srčnem infarktu in možganski kapi, ženske, ki so imele sladkorno bolezen v nosečnosti, ženske s sindromom policističnih ovarijev (s cistami v jajčnikih) in starejši od 45 let.
Dejavniki tveganja za sladkorno bolezen tipa 2
- starost nad 45 let
- debelost (telesna teža za več kot 20 % večja od priporočene ali indeks telesne mase nad 27)
- ožji sorodnik s sladkorno boleznijo
- predhodna nosečnostna sladkorna bolezen ali teža otroka ob porodu nad 4 kg
- motena toleranca za glukozo ali povečane vrednosti krvnega sladkorja na tešče
- zvišan krvni tlak
- povečane vrednosti holesterola
- telesna nedejavnost
Zapleti sladkorne bolezni
Sladkorna bolezen je resen problem, saj imajo moški, ki zbolijo za sladkorno boleznijo pri štiridesetih letih, kar 11,6 leta krajšo življenjsko dobo, ženske pa 14,3 leta krajšo življenjsko dobo. Znano je, da pri sladkornih bolnikih trajno povečane vrednosti krvnega sladkorja sčasoma poškodujejo žile, posebno v očeh, ledvicah in živčevju. To lahko privede do slepote, motnje prekrvitve udov, amputacije, poškodbe živcev in ledvične odpovedi. Življenjska doba sladkornih bolnikov tipa 2 se skrajša predvsem zaradi bolezni srca in žilja. Najpomembnejši dejavnik tveganja za nastanek teh bolezni pri sladkornih bolnikih je večje nagnjenje k aterosklerozi. Vzrok pa niso samo povečane vrednosti krvnega sladkorja, temveč sta za to bolj odgovorna zvišanje krvnega tlaka in povečanje vrednosti krvnih maščob, ki sta pri sladkornih bolnikih tipa 2 tudi precej pogostejša.
Bolezni srca in žilja so pri sladkornih bolnikih 2- do 4-krat pogostejše kot pri osebah brez sladkorne bolezni.
Bolezni srca in žilja pri sladkornih bolnikih
Pojavljajo se v zgodnejših letih in pogosteje kot pri ostali populaciji. To je še posebno izrazito pri tistih sladkornih bolnikih, pri katerih se zaradi sladkorne bolezni razvije ledvična okvara. Raziskave kažejo, da je tveganje za koronarni dogodek pri sladkornih bolnikih brez koronarne bolezni enako kot pri bolniku brez sladkorne bolezni, ki je že prebolel srčni infarkt. To potrjuje, da je sladkorna bolezen tipa 2 močan dejavnik tveganja za srčno-žilne zaplete. Pozni zapleti sladkorne bolezni predstavljajo najpomembnejši vzrok obolevnosti in umrljivosti sladkornih bolnikov.
Mikrovaskularni zapleti (diabetična okvara oči in ledvic) so posledica bolezenskih sprememb na drobnih žilah, makrovaskularni zapleti (bolezni srca in žilja) pa nastanejo zaradi aterosklerotične prizadetosti arterij. Bolniki s sladkorno boleznijo tipa 2 in tudi tipa 1 dosežejo enako tveganje za razvoj bolezni srca in žilja vsaj 10 do 15 let prej kot osebe brez sladkorne bolezni. Rečemo lahko, da sladkorna bolezen žile postara za približno 15 let. Kar samo od sebe se vsiljuje vprašanje, zakaj aterosklerotične bolezni in prezgodnja smrt tako zelo ogrožajo sladkorne bolnike. Razlogov je več.
Povečane vrednosti krvnih maščob (hiperlipidemija)
Znano je, da k hitrejšemu napredovanju ateroskleroze pri sladkornih bolnikih tipa 2 poleg povečanih vrednosti krvnega sladkorja pripomore slabša občutljivost tkiv za učinke inzulina. Pri teh bolnikih se pogosteje kot pri osebah brez sladkorne bolezni sočasno pojavljajo ostali dejavniki, ki povzročajo kopičenje maščob v žilah – zvišan krvni tlak (arterijska hipertenzija), čezmerna telesna teža in debelost, značilne spremembe v krvnih maščobah (diabetična dislipidemija). Tudi kronična ledvična bolezen, za katero je znano, da močno pospeši proces aterogeneze, je bistveno pogostejša kot v splošni populaciji.
Ateroskleroza se začne že v otroštvu
Ateroskleroza je kronična napredujoča bolezen arterij, ki ima zametke že v otroštvu. Že takrat prihaja do značilnih sprememb notranje plasti arterijske stene (intime) in kopičenja holesterola v žilni steni v obliki t. i. maščobnih prog. Z leti aterosklerotični proces napreduje in žilna svetlina se zaradi večanja maščobne lehe vse bolj zožuje. Ko se pomembno zoži, se pojavijo značilni simptomi in znaki bolezni. Aterosklerotični proces se lahko zaplete z nenadnim nastankom krvnega strdka na aterosklerotično spremenjeni žilni steni. To povsem zapre žilno svetlino, prepreči prekrvitev tkiva, ki ga prizadeta žila oskrbuje, in povzroči odmrtje tega dela. Govorimo o srčnem infarktu, možganski kapi ali gangreni dela okončine, odvisno od tega, kateri organ je prizadet. Na hitrost napredovanja ateroskleroze vplivajo številni dejavniki tveganja. Na nekatere ne moremo vplivati, na primer na dedno nagnjenost k aterosklerotičnim boleznim, moški spol in starost. Na nekatere dejavnike tveganja pa lahko vplivamo z načinom življenja in ustreznim zdravljenjem. Mednje spadajo predvsem kajenje, hrana, ki vsebuje veliko nasičenih maščob in holesterola, telesna nedejavnost, povečane vrednosti krvnih maščob, zvišan krvni tlak in sladkorna bolezen. Če se pri nekom pojavi več dejavnikov tveganja, je bolj verjetno, da bo zbolel za aterosklerotično boleznijo in tudi bolj zgodaj v življenju.
Diabetična dislipidemija
Za dislipidemijo pri sladkornih bolnikih tipa 2 je značilna »triada«, ki jo tvorijo povečane vrednosti trigliceridov, zmanjšane vrednosti holesterola HDL in prisotnost majhnih, gostih delcev LDL. Čeprav so vrednosti holesterola LDL podobne kot pri osebah brez sladkorne bolezni, so delci LDL pri sladkornih bolnikih kakovostno spremenjeni – so manjši, gostejši in zato bolj aterogeni. Dodaten problem predstavljajo spremenjeni delci HDL, ki so manj funkcionalni in jih jetra pospešeno odstranjujejo iz krvi. To vodi v zmanjšanje vrednosti t. i. zaščitnega holesterola HDL, zato se zmanjša tudi sposobnost odstranjevanja delcev LDL iz perifernih tkiv in krvi.
Ocena ogroženosti in ciljne vrednosti krvnih maščob
Pri razvrstitvi sladkornih bolnikov v posamezne skupine skupne srčno-žilne ogroženosti uporabljamo merila, ki jih je oblikovala skupina diabetologov pri Združenju endokrinologov Slovenije. Svoja stališča so uskladili s skupino strokovnjakov Združenja kardiologov Slovenije. Po teh merilih spadajo v skupino z zelo velikim tveganjem vsi sladkorni bolniki tipa 2, pri katerih je že prišlo do okvare tarčnega organa (dokazana ateroskleroza kateregakoli povirja ali kronična ledvična bolezen), pri katerih so sočasno prisotni drugi dejavniki tveganja (kajenje, zvišan krvni tlak, holesterol LDL nad 3 mmol/l) ali pa so že zdravljeni z zdravili za zmanjševanje vrednosti krvnih maščob (hipolipemiki).
Zato je priporočljivo, da bolnikom, ki smo jih uvrstili v skupino z zelo velikim srčno-žilnim tveganjem, zmanjšamo vrednosti holesterola LDL pod 1,8 mmol/l. Če tega ne dosežemo, skušamo izhodiščni holesterol LDL zmanjšati vsaj za 50 %. Le majhen del preostalih sladkornih bolnikov tipa 2 lahko uvrstimo v skupini z manjšim tveganjem (velikim in zmernim), v skupino z majhnim tveganjem pa ne moremo uvrstiti nobenih sladkornih bolnikov tipa 2. Za skupino bolnikov z velikim srčno-žilnim tveganjem je priporočeno manj kot 2,6 mmol/l holesterola LDL, za bolnike z zmernim tveganjem pa manj kot 3 mmol/l.
Zdravljenje dislipidemije
Zaželeno je, da vsi sladkorni bolniki vzdržujejo zdrav življenjski slog, torej opustijo kajenje, zmanjšajo telesno težo in poskrbijo za redno aerobno telesno vadbo. Svetujemo, da vnos maščob omejijo na 25 do 35 % celotnega kaloričnega vnosa. Spodbujamo uživanje mononenasičenih in polinenasičenih maščobnih kislin omega 6 in omega 3, saj v farmakoloških odmerkih (več kot 2 do 3 g maščobnih kislin omega 3 na dan) zmanjšujejo vrednosti trigliceridov in holesterola LDL, povezane pa so tudi z zmanjšanjem srčno-žilne obolevnosti in umrljivosti. Vnos holesterola omejimo na manj kot 300 mg na dan. Ogljikovi hidrati naj predstavljajo 45 do 55 % celotnega kaloričnega vnosa, vendar pa je za sladkorne bolnike pomembno, da se izogibajo sladkorjem. Priporočamo ogljikove hidrate z nizkim glikemičnim indeksom, saj se iz prebavil počasi absorbirajo v kri, zato po obroku manj povečajo vrednosti krvnih maščob in krvnega sladkorja. Svetujemo predvsem vodotopne vlaknine, ki so v stročnicah, sadju, zelenjavi in polnozrnatih žitih, saj neposredno zmanjšujejo vrednosti holesterola.
Priporočljivo je, da bolnikom, ki smo jih uvrstili v skupino z zelo velikim srčno-žilnim tveganjem, zmanjšamo vrednosti holesterola LDL pod 1,8 mmol/l. Če tega ne dosežemo, skušamo izhodiščni holesterol LDL zmanjšati vsaj za 50 %. Za skupino bolnikov z velikim srčno-žilnim tveganjem je priporočeno manj kot 2,6 mmol/l holesterola LDL, za bolnike z zmernim tveganjem pa manj kot 3 mmol/l.
S splošnimi ukrepi lahko le pri manjšem delu sladkornih bolnikov krvne maščobe uspešno vzdržujemo v ciljnem območju. Znano je namreč, da lahko vrednosti holesterola LDL z ustrezno prehrano zmanjšamo le za 10 do 20 %. Večina bolnikov potrebuje tudi zdravila za zdravljenje dislipidemije (lipolitična zdravila). Kot zdravilo prve izbire večinoma predpišemo zdravilo iz skupine statinov. To so zdravila, ki najuspešneje zmanjšujejo vrednosti holesterola LDL, kar je osnovni cilj zdravljenja dislipidemije. Dokazano zmanjšujejo tudi obolevnost in smrtnost zaradi zapletov bolezni srca in žilja pri sladkorni bolezni.
Uspeh zdravljenja je zagotovljen le z dobrim sodelovanjem zdravnika in bolnika. Prvi mora motnjo prepoznati, ji posvetiti dovolj pozornosti in izbrati učinkovita zdravila v ustreznih odmerkih, s katerimi bo mogoče doseči ciljne vrednosti krvnih maščob. Bolnik pa mora zavzeto izvajati splošne ukrepe in redno jemati predpisana zdravila.
Hipertenzija pri bolniku s sladkorno boleznijo
Arterijsko hipertenzijo (zvišan krvni tlak) ima 40 % bolnikov s sladkorno boleznijo tipa 1 in 70 % bolnikov s sladkorno boleznijo tipa 2.
Pri presnovnem sindromu, ki je skupek različnih dejavnikov tveganja za nastanek bolezni srca in žilja (trebušna debelost, zvišan krvni tlak, povečane vrednosti krvnega sladkorja, motnje v presnovi krvnih maščob), je lahko prisotna več let pred nastankom sladkorne bolezni tipa 2. Ob diagnozi tega tipa sladkorne bolezni ima 80 % bolnikov arterijsko hipertenzijo ali moteno dnevno gibanje krvnega tlaka.
Sladkorna bolezen povzroči ledvično okvaro (diabetično nefropatijo), ki se predvsem pri tipu 1 kaže tako, da se s sečem postopoma izloča več beljakovin (proteinurija), predvsem albumina (albuminurija). Če se s sečem izloči od 30 do 300 mg albumina na dan, govorimo o mikroalbuminuriji. Če pa je količina večja od 300 mg na dan, gre za makroalbuminurijo oziroma pravo proteinurijo, ki kaže na hujšo ledvično okvaro. Pri teh bolnikih je tudi večje tveganje za nastanek bolezni srca in žilja (npr. za srčni infarkt, možgansko kap). Visok krvni tlak pri sladkorni bolezni je povezan z večjim tveganjem za ledvično okvaro.
Če je zaradi sladkorne bolezni že prišlo do ledvične okvare, arterijska hipertenzija poveča tveganje za nastanek ledvične odpovedi. Ledvična okvara in še posebno ledvična odpoved povečata tveganje za bolezni srca in žilja. Zato je treba pri sladkorni bolezni poleg krvnega sladkorja dobro uravnavati tudi krvni tlak.
Sladkorne bolnike je treba opozoriti, da lahko izmerimo tudi lažno višji ali lažno nižji krvni tlak. Lažno višji krvni tlak lahko izmerimo pri čezmerno prehranjenih bolnikih z velikim obsegom nadlahti, če uporabimo preozke manšete, pa tudi pri bolnikih, ki imajo zelo poapnene arterije na rokah. Pri sladkornih bolnikih z okvaro avtonomnega živčevja, ki imajo stoje nižji krvni tlak kot sede ali leže, je treba krvni tlak meriti stoje. Lažno nižji krvni tlak pri sladkornih bolnikih lahko izmerimo tudi čez dan, saj imajo višji krvni tlak ponoči, kar je v nasprotju z običajnim nočnim znižanjem krvnega tlaka pri zdravih ljudeh. Da bi ugotovili nočno zvišanje krvnega tlaka, moramo pri sladkornih bolnikih, ki imajo normalen dnevni krvni tlak, občasno opraviti 24-urno merjenje krvnega tlaka. Številna združenja za sladkorno bolezen in ledvične bolezni priporočajo, da je ciljna vrednost krvnega tlaka pod 130/80 mm Hg. Pri sladkornih bolnikih, ki še nimajo ugotovljene ledvične okvare, je nujno zdravljenje arterijske hipertenzije, saj uravnavanje krvnega tlaka zmanjšuje tveganje za razvoj ledvične okvare. Pri sladkornih bolnikih, ki že imajo ledvično okvaro, pa ciljni krvni tlak zmanjša tveganje za napredovanje okvare in tveganje za razvoj bolezni srca in žilja. Nekateri raziskovalci menijo, da je doseganje ciljnega krvnega tlaka pomembno ne glede na to, s katerim zdravilom ga dosežemo.
Večina raziskav daje prednost zdravilom, ki zavirajo reninsko-angiotenzinski sistem (RAS). To je sistem hormonov, ki povzroča nastanek arterijske hipertenzije in okvaro ledvic, srca in žil, saj povečuje brazgotinjenje teh organov. S temi zdravili zdravimo tako arterijsko hipertenzijo kot okvaro ledvic in drugih organov. Zdravila, ki zavirajo RAS, so posebno učinkovita, če zmanjšamo vnos soli ali če dodamo zdravila, ki s sečem izplavljajo natrij (diuretiki). Poslabšajo pa lahko ledvično delovanje. Če se glede na izhodiščno vrednost zmanjša za več kot 30 %, za zdravljenje arterijske hipertenzije predpišemo druga zdravila.
Obravnava bolnika s sladkorno boleznijo
Sladkorni bolnik pri splošnem zdravniku
Za sladkorno boleznijo zboli vsako leto več ljudi, tudi otrok. Bolezen je kronična, kar pomeni, da je ne moremo pozdraviti. Izbrani zdravnik je običajno tisti, od katerega bolnik izve, da ima sladkorno bolezen. Za bolnika je to zelo stresen dogodek, zlasti če pozna koga s sladkorno boleznijo, ki se zdravi z inzulinom, je zaradi bolezni ostal brez noge ali pristal na dializi. Vendar ni vedno tako hudo. S sladkorno boleznijo se da dobro oziroma normalno živeti, vse dokler ni zapletov. Ni se treba odpovedati hobijem, potovanjem ali športu, česar se marsikdo zelo boji.
Sladkorni bolnik v dispanzerski diabetološki ambulanti
Izbrani zdravnik na podlagi trajno povečanih vrednosti krvnega sladkorja (hiperglikemije) ali laboratorijskega testa, ki se imenuje oralni glukozni tolerančni test (OGTT), ugotovi, da ima bolnik sladkorno bolezen, in ga napoti v diabetološko ambulanto. Ob prvem obisku medicinska sestra bolnika pouči ter mu da temeljne napotke za dietno prehrano in življenje z boleznijo. Bolniku izmerimo krvni sladkor, krvni tlak in glikirani hemoglobin, ki kaže povprečne vrednosti krvnega sladkorja in urejenost sladkorne bolezni. Glede na bolnikove težave, izmerjene vrednosti krvnega sladkorja in glikiranega hemoglobina se odločimo, ali bolnik rabi takojšnjo obravnavo pri specialistu diabetologu. Prvi pregled je kratek, bolnik dobi zdravilo v obliki tablet ali pa nadomestno inzulinsko zdravljenje, če to zahteva tip sladkorne bolezni. Naročimo ga tudi na razširjeni pregled.
Ob ponovnem obisku v diabetološki ambulanti (ne pozneje kot po 2 do 3 mesecih) je bolnik že seznanjen s svojo boleznijo. S seboj prinese spisek vseh zdravil, ki jih jemlje, pa tudi dokumentacijo o prejšnjih zdravstvenih obravnavah in boleznih, če je to mogoče. Za preiskavo prinese prvi jutranji seč in izvide krvnih preiskav. Če krvnih preiskav še ni opravil, dobi napotnico zanje.
Izmerimo njegovo telesno višino, telesno maso, obseg pasu, krvni tlak in izračunamo indeks telesne mase. Pogovorimo se o potrebnih spremembah življenjskega sloga (dieta, telesna dejavnost). Opravimo še preiskavo električne aktivnosti srca oziroma elektrokardiogram (EKG) in naredimo test, ki pokaže bolezenske spremembe na stopalu (diabetično stopalo). Ponovno izmerimo krvni sladkor. Če ob prvem obisku nismo preverili glikiranega hemoglobina ali pa je od zadnjega pregleda preteklo več kot 3 mesece, izmerimo tudi tega.
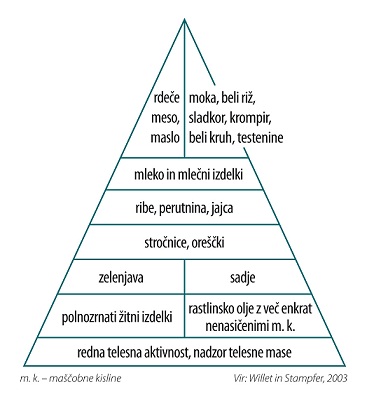
Bolniki se lahko udeležijo izobraževanja o življenju s sladkorno boleznijo. Usposobljene medicinske sestre jih poučijo o primerni dietni prehrani, prehranski piramidi, številu in sestavi obrokov, telesni dejavnosti, samonadzoru bolezni, zdravljenju, pomenu dobre urejenosti bolezni in pričakovanih kroničnih zapletih. Izobraževanje poteka skupinsko, glede na potrebe po dodatnem znanju in posebnosti pri zdravljenju pa tudi individualno. Zelo smo veseli, če se ga udeležijo tudi svojci. Če so seznanjeni z boleznijo, so lahko bolniku s kronično in neozdravljivo boleznijo v veliko pomoč in oporo, ko mora spremeniti življenjski slog.
Diabetično stopalo
Sladkorni bolniki imajo pogosto težave s stopali. Vzrok zanje je okvara živcev (nevropatija), zoženje in otrditev žilne stene (ateroskleroza) in povečane vrednosti krvnega sladkorja (hiperglikemija). Diabetično stopalo je resen zaplet sladkorne bolezni, skupek bolezenskih okvar na bolnikovem stopalu. Okvara živčevja, slaba prekrvitev in okužba lahko privedejo do gangrene in amputacije. Tveganje za te zaplete povečujejo poškodbe, okužbe, neustrezna nega nog in neustrezna pedikura, zato je zelo pomembna preventiva. Vsak posameznik lahko za svoje noge največ naredi prav sam.
Zaradi okvare živcev je oslabljen občutek stopal za dotik, bolečino in temperaturo, lahko pa ga sploh ni več. Bolnik ne čuti, da ga tiščijo čevlji ali da mu je v čevelj zašel tujek, na primer kamenček. Težko oceni temperaturo vode za kopanje, zato se lahko opeče. Zaradi te neobčutljivosti lahko pozneje pride do oslabitve mišic stopal, kar privede do neenakomerne obremenitve podplata in do večjega nastajanja poroženele kože na izpostavljenih predelih.
Zaradi ateroskleroze je oskrba nog in stopal s krvjo slabša, slabša prekrvitev pa pomeni zmanjšan prenos kisika, hranil in antibiotikov, kar lahko povzroči odmiranje tkiva in manjšo odpornost proti okužbam. Velike vrednosti krvnega sladkorja ovirajo normalno celjenje ran. Zlasti pri bolnikih s kroničnimi razjedami je pogost zaplet okužba.
Sladkorni bolniki si morajo redno pregledovati stopala, da opazijo že manjše poškodbe, ki so lahko vstopno mesto za okužbo. Ker zaradi nevropatije sprememb ne čutijo, je smiselno, da poleg nog vsak dan tudi dobro pregledajo, ali so na nogavicah madeži izcedka ali krvavitve. Prav zato je priporočljivo, da so nogavice svetle barve.
Kaj lahko ob sladkorni bolezni storimo sami?
Enako kot vse bolezni sodobne družbe je tudi sladkorno bolezen mogoče preprečiti (ali odložiti njen nastanek) z zdravim načinom življenja – z rednim gibanjem, zdravo prehrano in vzdrževanjem normalne telesne teže. Za zdravo življenje se je treba odločiti čim bolj zgodaj, v tem duhu je treba vzgajati že otroke.
Zdrava prehrana: prehranska piramida in razpredelnica živil z glikemičnim indeksom (GI)
Prehrana sladkornega bolnika
Glavni krivec za povečanje vrednosti krvnega sladkorja po obroku so ogljikovi hidrati, ki so v škrobnatih živilih, sadju, stročnicah in mleku. Kuhinjski sladkor in slaščice niso prepovedani, odsvetujemo pa jih kot samostojen obrok. Dovoljeni so v manjši količini pri glavnem obroku. Maščobam se je treba izogibati, ker redijo in povzročajo okvare žil (povzročajo aterosklerozo). Bolj zdrave so maščobe rastlinskega izvora. Bolj kot rdeče meso priporočamo belo meso in ribe, ker vsebujejo manj maščob.
Obroki naj bodo razporejeni enakomerno, svetujemo od 3 do 5 obrokov na dan. Vsakega naj sestavljajo različne vrste živil.
Tudi alkohol ni prepovedan. Odsvetujemo pivo, ker vsebuje ječmenov slad in zelo poveča vrednosti krvnega sladkorja. Kozarec rdečega vina pri kosilu pa je dovoljen.
Bolniki se lahko udeležijo izobraževanja o življenju s sladkorno boleznijo. Usposobljene medicinske sestre jih poučijo o primerni dietni prehrani, prehranski piramidi, številu in sestavi obrokov, telesni dejavnosti, samonadzoru bolezni, zdravljenju, pomenu dobre urejenosti bolezni in pričakovanih kroničnih zapletih. Priporočljivo je, da se ga udeležijo tudi svojci. Če so seznanjeni z boleznijo, so lahko bolniku s kronično in neozdravljivo boleznijo v veliko pomoč in oporo, ko mora spremeniti življenjski slog.
Glikemični indeks živil
V preventivni (zdravi) prehrani in za zmanjšanje tveganja za inzulinsko odpornost celic v telesnih tkivih je nujno upoštevati glikemični indeks (GI) živil, torej stopnjo, s katero posamezna hranila neposredno vplivajo na spremembo vrednosti krvnega sladkorja. Glikemični indeks živil nam pove, kako hitro in koliko se bo po zaužiti hrani vrednost krvnega sladkorja povečala in nato zmanjšala. Hitrejša je sprememba, višji je GI, slabše je. In obratno, počasnejša je sprememba, nižji je GI, bolje je. Živila glede na GI razvrščamo na lestvici od 0 do 100.
- GI pod 50 – živila z nizkim GI
- GI nad 50 – živila z visokim GI
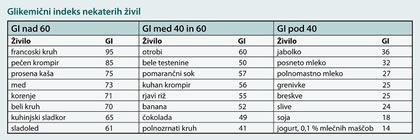
Če jemo živila z nizkim GI, se kažejo številni koristni učinki. Pomagajo nam pri preprečevanju, zdravljenju in nadzorovanju sladkorne bolezni ter pri zmanjševanju čezmerne telesne teže. Če želimo nekemu živilu znižati GI, ga jemo skupaj z živili, ki so bogata z dietnimi vlakninami (npr. s solato, otrobi). Na GI vpliva tudi priprava živil: pire krompir ima višji GI kot kuhan krompir v kosih, al dente pripravljene testenine in riž imajo nižji GI kot prekuhane.
Za sladkorne bolnike je priporočljiva Telesna dejavnost
Poleg zdravljenja arterijske hipertenzije z zdravili in dobrega uravnavanja krvnega sladkorja je najpomembnejše, da sladkorni bolniki spremenijo življenjski slog. Jedo naj zdravo hrano, zmanjšajo telesno težo, se več gibljejo, zmanjšajo vnos soli (2 do 5 g, tj. ena poravnana žlička soli na dan) in prenehajo kaditi. Vse to zmanjša tveganje za nastanek bolezni srca in žilja ter za napredovanje ledvične okvare.
Poleg rednega nadzora bolezni in zdrave prehrane je pri sladkornih bolnikih nujna tudi redna telesna dejavnost. Uravnavati pomaga raven sladkorja v krvi, s čimer upočasni nastajanje zapletov sladkorne bolezni. Telesna vadba ima inzulinu podoben učinek, poleg tega poveča občutljivost celic za inzulin, zmanjšuje vrednosti glukoze v krvi in izboljšuje presnovo. Učinek pa je zelo kratkotrajen, če vadba ni redna in pogosta. Z vadbo se poveča poraba energije, znižata pa se tudi raven lipidov v krvi in krvni tlak, zato je možnost razvoja sekundarnih zapletov sladkorne bolezni manjša.
Priporočljiva je aerobna vzdržljivostna vadba in dejavnosti, v katerih je aktivnih več mišičnih skupin. Primeren šport je na primer hoja, koristna je predvsem hitra hoja. Če želimo še močneje pospešiti utrip, lahko izberemo nordijsko hojo (hojo s palicami). Odlični aerobni vadbi sta tudi kolesarjenje in plavanje. Oboje je posebno primerno za vse, ki imajo težave s čezmerno telesno težo in ne smejo pretirano obremenjevati sklepov spodnjih okončin.
Nekatere dejavnosti so odsvetovane (npr. potapljanje in zahtevno planinarjenje), ker se pri njih vrednosti krvnega sladkorja lahko preveč zmanjšajo in pride do hipoglikemije, ki lahko povzroči zmedenost in s tem povečano tveganje za poškodbo. Pri osebah, ki že imajo okvaro mrežnice v očeh (retinopatijo), je zaradi hitrih sprememb krvnega tlaka odsvetovana tudi vadba z utežmi.
Vsekakor lahko pozitivne učinke redne telesne dejavnosti dosežemo že z zmerno dejavnostjo. Pomembno je le, da nam je vadba všeč in da je raznolika. Za sladkorne bolnike je priporočljiva predvsem jutranja vadba. Pred začetkom rekreacije je priporočljiv tudi posvet z zdravnikom, ki bo izključil morebitne obremenilne dejavnike in svetoval ustrezno vadbo.
Kaj stori zdravnik?
Cilji zdravljenja
Za uspešno zdravljenje je bistveno, da bolnik pozna svojo bolezen. Ključna oseba pri izobraževanju je medicinska sestra v ambulanti splošnega zdravnika, ki da bolniku konkretne napotke za življenje s sladkorno boleznijo. Pri njej lahko dobi tudi veliko brezplačnih brošur o sladkorni bolezni, ki jih je priporočljivo prebrati. Pomembno je, da na izobraževanje k medicinski sestri pridejo tudi drugi, ki z bolnikom bivajo v istem gospodinjstvu. Sprememba življenjskih navad je najtežje dosegljiv cilj, vendar ga bolnik lažje doseže, če ima oporo v družini.
Na začetku številni bolniki s sladkorno boleznijo tipa 2 ohranjajo normalen krvni sladkor brez zdravil, le z zdravo prehrano in telesno dejavnostjo. Tako tudi shujšajo. Pri večini pa so sčasoma potrebna zdravila v obliki tablet ali injekcij. Zdravnik lahko izbira med tabletami z različnimi načini delovanja, pri izbiri pa upošteva bolnikove sočasne bolezni. Bolniki tablete še nekako sprejmejo, injekcij pa se branijo. Bojijo se jih zaradi bolečin, še bolj pa zaradi občutka, da ne bodo več svobodni.
Sladkorna bolezen je vsaj na začetku velikokrat le laboratorijska ugotovitev, bolnik pa nima nobenih težav in se dobro počuti. Zato se sprašuje, zakaj bi spreminjal življenjski slog, se odrekal priljubljeni, čeprav nezdravi hrani ali celo jemal zdravila. Vendar je zdravljenje pomembno, saj preprečuje pozne zaplete sladkorne bolezni, ki zelo poslabšajo kakovost življenja.
Cilj zdravljenja sladkorne bolezni ni le uravnavanje vrednosti krvnega sladkorja. Dolgoročni cilj je predvsem preprečiti zaplete, ki bi zaradi bolezni lahko nastali. Za preprečevanje zapletov je zelo pomembno, da ima sladkorni bolnik čim bolje uravnano vrednost krvnega sladkorja čim daljši čas, če je le mogoče, 24 ur na dan. Za dober nadzor pa je potrebno redno zdravljenje.
Sladkorno bolezen pogosto spremljajo zvišan krvni tlak in povečane vrednosti holesterola. Številni sladkorni bolniki zato poleg zdravil za uravnavanje krvnega sladkorja jemljejo tudi zdravila za zniževanje krvnega tlaka in za uravnavanje holesterola.
Načini zdravljenja
Če sladkorno bolezen odkrijejo dovolj zgodaj, sta lahko za uravnavanje krvnega sladkorja dovolj že ustrezna dieta in sprememba življenjskega sloga, ki vključuje predvsem zmanjšanje telesne teže, več gibanja, redno zdravo prehrano in prenehanje kajenja. Ker pa je sladkorna bolezen tipa 2 napredujoča bolezen, pri večini bolnikov dolgoročno to ni dovolj. Spremembo življenjskega sloga je treba pogosto dopolniti z ustreznimi zdravili, pri čemer je običajno, da zdravnik odmerke sčasoma povečuje in kasneje dodaja nova zdravila. Pri nekaterih sladkornih bolnikih tipa 2 je potrebno zdravljenje z inzulinom (v obliki injekcij).
Pogosto je treba spremembo življenjskega sloga dopolniti z ustreznimi zdravili.
Zdravila za sladkorno bolezen
Za zmanjševanje vrednosti krvnega sladkorja poznamo več skupin zdravil z različnim delovanjem in različnim jemanjem. Med njimi jih je veliko tudi v obliki tablet. Najpogosteje se uporabljajo sulfonilsečnine, ki spodbujajo izločanje inzulina iz beta celic trebušne slinavke, in metformin, ki zmanjšuje sproščanje glukoze iz jeter. Ko je potrebno zdravljenje z več zdravili, je pogosta kombinacija sulfonilsečnin in metformina.
Zdravnik bolniku predpiše zdravilo, ki je po delovanju najustreznejše. Za bolnika pa je dobro, da zdravnika vpraša še nekaj pomembnih stvari.
- Ali je treba zdravilo jemati pri vsakem obroku ali pa se jemlje samo enkrat na dan?
- Ali je treba tablete prelomiti na pol ali se jemljejo cele?
- Ali zdravilo vpliva na povečanje telesne teže?
Raziskave so pokazale, da sladkorni bolniki bolj zavzeto jemljejo zdravila, ki se jemljejo enkrat na dan, kot pa tista, ki jih je treba jemati 3- ali 4-krat na dan.
Življenje s sladkorno boleznijo
Zmanjšanje čezmerne telesne teže, dietna prehrana in telesna dejavnost izboljšajo stanje sladkorne bolezni in so ves čas temelj zdravljenja. Takoj po odkritju bolezni so ti ukrepi včasih dovolj učinkoviti za dobro urejenost krvnega sladkorja, pri nekaterih pa je treba že takoj začeti tudi zdravljenje z zdravili. Napredujoč potek bolezni zahteva vedno bolj intenzivno zdravljenje, sprva z več vrstami tablet, pozneje pa pri številnih bolnikih tudi z inzulinskimi injekcijami.
Glede na to, da imajo sladkorni bolniki tipa 2 pogosto več dejavnikov tveganja za srčno-žilne zaplete, poleg povečanih vrednosti krvnega sladkorja tudi zvišan tlak in povečane vrednosti krvnih maščob, je treba z ustreznim zdravljenjem nadzorovati vse dejavnike. Zdravljenje zvišanega krvnega tlaka in povečanih vrednosti krvnih maščob traja do konca življenja. Danes vemo, da redna telesna dejavnost pomaga preprečevati nastanek različnih bolezni, nekatere pa tudi zdraviti. Ugodno deluje na presnovo in druge dejavnike tveganja za nastanek bolezni srca in žilja. Pri sladkornih bolnikih pomaga uravnavati vrednosti krvnega sladkorja, kar zmanjša tveganje za kronične zaplete. Ugotovili so, da ljudje, ki so redno telesno dejavni, bistveno redkeje zbolijo za sladkorno boleznijo. Zato je za sladkorne bolnike priporočljivo vsaj 150 minut zmerne telesne vadbe, enakomerno razporejene na vsaj tri dni v tednu. Med dvema vadbama naj ne mineta več kot dva dneva brez dejavnosti. Seveda se mora sladkorni bolnik pred začetkom redne vadbe pogovoriti s svojim zdravnikom o njeni vrsti, saj mora upoštevati svoje zdravstvene omejitve in poiskati najprimernejšo vadbo. Znano je, da redna aerobna vadba v treh do šestih mesecih izboljša tudi druge dejavnike tveganja: zmanjša se telesna teža, predvsem se zmanjša količina maščobe v predelu trebuha, zniža se krvni tlak, zmanjšajo se vrednosti trigliceridov, povečajo pa vrednosti dobrega holesterola HDL, pomembno se zmanjša tudi obseg pasu.
Zdrav način življenja lahko prepreči ali odloži nastanek sladkorne bolezni.



